Синдром и болезнь Микулича

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Болезнь Микулича (синонимы: саркоидный сиалоз, аллергический ретикулоэпителиальный сиалоз Микулича, лимфомиелоидный сиалоз, лимфоцитарная опухоль) названа в честь врача J. Miculicz, который в 1892 г. описал увеличение всех больших и части малых слюнных, а также слезных желез, которое он наблюдал на протяжении 14 месяцев у крестьянина 42 лет.
Автор писал, что заболевание началось примерно за полгода до начала наблюдения с припухания слезных желез. Глазная щель сузилась, с гало трудно смотреть. Других субъективных ощущений не было. Вскоре увеличились под нижнечелюстные железы, что мешало при разговоре и во время еды, а в дальнейшем – и околоушные железы. Зрение не нарушалось. Увеличенные слюнные железы имели плотно-эластичную консистенцию, были безболезненны, умеренно подвижны. Слюны в полости рта наблюдалось много, слизистая оболочка не была изменена. Автор произвел частичную резекцию слезных желез, которые вскоре вновь увеличились до прежних размеров. Только после полного удаления слезных и поднижнечелюстных желез крестьянин мог возвратиться к своему труду и чувствовал себя хорошо. Однако через 2 мес он заболел и на 9-й день умер от перитонита. Околоушные и малые слюнные железы, несколько увеличившиеся после операции, перед смертью стали быстро уменьшаться и затем полностью исчезли. При патогистологическом исследовании поднижнечелюстных желез И. Микулич установил, что вся железа имела нормальное строение; се можно было разделить на дольки и доли. На разрезе ткань железы отличалась от нормальной бедностью сосудов, имела бледно-красновато-желтый цвет. Железа была мягкой консистенции, имела сальную прозрачную поверхность. Микроскопически неизмененные ацинусы были раздвинуты круглоклеточной тканью., клетки которой имели различные размеры. Между ними располагалась тонкая эндоплазматическая сеть. В более крупных клетках можно было распознать митозы Сходная картина наблюдалась в слезных железах.
Эпидемиология болезни Микулича
Это редкое заболевание, наблюдается у взрослых, преимущественно у женщин. В детском возрасте не отмечено. Часто диагностируется у пациентов с заболеваниями крови (лимфогранулематоз) или является их предшественником.
 [1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
Причины болезни Микулича
Причины болезни Микулича неизвестны, предполагается вирусная инфекция, а также заболевание крови (лимфогранулематоз).
Симптомы болезни Микулича
Клиническая картина характеризуется медленным и безболезненным значительным увеличением всех слюнных и слезных желез (как описал И. Микулич в 1892 г.). Кожа над железами в цвете не изменяется. При пальпации железы плотноэластичной консистенции. Функция слюнных и слезных желез, в отличие синдрома Шегрена, не изменяется. Слизистая оболочка полости рта в цвете не изменена. Слюна при массировании слюнных желез выделяется свободно. Признаков поражения внутренних органов не обнаруживают.
Диагностика болезни Микулича
При синдроме Микулича могут обнаруживаться лимфопролиферативные изменения в системе крови. Лабораторные показатели мочи остаются в пределах нормы. На сиалограммах определяются признаки интерстициального сиаладенита с сужением протоков железы. В биоптатах слюнных и слезных желез обнаруживают выраженный лимфоидный инфильтрат, который сдавливает протоки, не разрушая базальные мембраны и не замещая ацинарную ткань.
Лечение болезни Микулича
Лечение болезни (синдрома) Микулича в основном симптоматическое. Используют рентгенотерапию, которая дает временный эффект, после чего слюнные железы увеличиваются вновь, при этом может возникнуть длительно сохраняющаяся сухость полости рта. Для лечения используют также новокаиновые наружные блокады в области слюнных желез, инъекции галантамина и др. Лечение считается эффективным в случае значительного уменьшения слюнных желез в течение длительного периода, отсутствия ксеростомии и обострения сиаладенита.
Синдром Микулича: симптомы, диагностика, лечение
 Болезнь Микулича (саркоидный сиалоз) – медленно развивающееся поражение важных слюнных и слезных желез, ведущее к их гипертрофии.
Болезнь Микулича (саркоидный сиалоз) – медленно развивающееся поражение важных слюнных и слезных желез, ведущее к их гипертрофии.
Это очень редкое заболевание, наблюдающееся у людей 20-30 лет, преимущество женского пола.
Синдром впервые описан в конце XIX века немецким хирургом Иоганом Микуличем при некоторых хронических инфекционных заболеваниях. Врач на протяжении года наблюдал за развитием саркоидного сиалоза у крестьянина 43 лет.
В 1913 году немецкий исследователь Гейнеке предложил выделять два типа синдрома: симметричный лимфоматоз и симметричный гранулематоз. Такой же классификации придерживаются многие специалисты, таким образом, относя заболевание к патологиям крови: лейкемии, алейкемическому лимфаденозу или же к гранулематозу.
В 1964 году отечественный ученый, хирург-онколог А. Пачес предложил относить синдром Микулича к группе коллагенозов.
Этиология заболевания
Точные факторы, запускающие процесс развития синдрома, не установлены. Специалисты говорят о следующих возможных причинах:
- начало развития онкологического заболевания;
- аутоиммунные патологии;
- эндокринные расстройства;
- заболевания крови;
- свинка;
- эпидемический энцефалит;
- туберкулез;
- аллергические реакции.
Характер клинической картины
Первый и главный симптом болезни, названной в честь Микулича – опухание парных слезных желез, расположенных в лобной кости. Со временем при их прощупывании у больного появляется ощущение боли, иногда возникает опущение век и их отек, глазные щели сильно сужаются. При пальпации чувствуется уплотнение желез, нагноения нет.
Слюнные железы увеличиваются в размерах также. Чаще они опухают с двух сторон, но бывает, что только с одной. Такое опухание приводит к изменению овала лица.
Поскольку слюноотделение снижается, пациент говорит о сухости во рту и зудящих конъюктивах. В результате пониженной секреции слюны может развиться кариес зубов. Стандартно при синдроме Микулича увеличивается в размерах печень с селезенкой, в крови увеличивается количество лейкоцитов и лимфоцитов.

Диагностические критерии и методы исследования
Для точной постановки диагноза больному необходимо пройти осмотр медиками различного профиля – онкологом, аллергологом, врачом-стоматологом, гематологом, специалистом-эндокринологом, ревматологом. Первый этап – это всегда тщательный сбор полного анамнеза.
- ОАК может показать анемию, тромбоциемию, лейкоцитоз (лимфоцитоз, эозинофилия);
- клинический анализ мочи, как правило, в норме;

- сиалография визуализирует проходимость каналов желез. Это рентгенологическое исследование с использованием контрастного вещества;
- метод компьютерной сиалотомографии позволит уточнить изменения структуры слюнных и слезных желез и локализацию поражения;
- сиалометрия – исследование секреторной способности слюнных желез;
- сцинтиграфия, выполняемая на гамма-камере, позволяет одновременно получить визуализацию всех слюнных желез;
- термовизиография позволяет врачу наблюдать динамику колебаний температуры тела пациента на различных участках тела, в том числе в зоне слюнных желез;
- пантомосиалография – одновременное заполнение контрастом обоих поднижнечелюстных, околоушных или всех слюнных желез с последующей томографией;
- морфологические способы диагностики (цитологическое исследование секрета и пунктата, изучение биоптата);
- офтальмологическая диагностика (тест Ширмера, проба Норна);
- иммунологическое и иммунохимическое обследование.
Что может предложить медицина?
Борьба с данным заболеванием представляет большие трудности. Этиотропное лечение синдрома Микулича не разработано.
Лечение проводят новокаиновой блокадой, рентгенотерапией в виде разовой очаговой дозы в 1 Гр (10 грамм суммарно), введением в проток железы раствора антибиотиков, Преднизолоном внутрь, гальванизацией.
 Инстилляции и физиотерапевтические процедуры производят каждый день, а рентгенотерапию — через день, 10 раз за курс. Новокаиновую блокаду осуществляют 2-3 раза в неделю, курс – 12 процедур.
Инстилляции и физиотерапевтические процедуры производят каждый день, а рентгенотерапию — через день, 10 раз за курс. Новокаиновую блокаду осуществляют 2-3 раза в неделю, курс – 12 процедур.
Использование рентгена обладает хорошей эффективностью. Метод временно обеспечивает уменьшение размеров увеличившихся слюнных желез, остановку воспалительного процесса и восстановление нормальной секрекции желез с устранением сухости во рту.
Неплохие результаты наблюдаются при лечении мышьяковыми таблетками, иногда применяют Уретан и Бензол. Дополнительно следует принимать курс витаминов для укрепления иммунитета.
В случае развития осложнений до сиаладенита (воспаление паренхимы) обязательно необходимо применять противовоспалительные препараты (НПВП), накладывать компрессы с Димексидом.
Болезнь эта крайне неприятная, хотя бы тем, что до сих пор неизвестны ее причины, но не смертельная. Прогноз, в целом, неблагоприятный. Довольно часто случается рецидив.
Болезнь Микулича
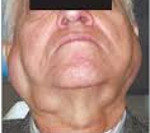
Болезнь Микулича – редкое хроническое заболевание, проявляющееся симметричным увеличением всех слюнных, а также слезных желез. Среди возможных этиологических факторов рассматривается роль вирусной инфекции, а также аутоиммунных процессов, приводящих к дистрофическому поражению слюнных и слезных желез. Чаще болезнь (синдром) Микулича встречается у пациентов с заболеваниями крови. Диагностика основана на изучении данных клинического осмотра, лабораторных и инструментальных исследований, в том числе сиалографии. Лечение симптоматическое: рентгенотерапия, новокаиновые блокады, галантамин.
Общие сведения
Болезнь Микулича (саркоидный сиалоз) – реактивно-дистрофическое поражение слюнных и слезных желез, приводящее к их гипертрофии. Основные факторы, способствующие развитию заболевания – вирусная инфекция, аллергические и аутоиммунные процессы, болезни крови и лимфатической системы. Болезнь Микулича встречается исключительно у взрослых, причем чаще всего у женщин. Заболевание впервые описал в 1892 году немецкий врач-хирург И.Микулич. В настоящее время считается, что наблюдаемое увеличение желез является не самостоятельной болезнью, а синдромом, встречающимся при различных заболеваниях эндокринной системы и болезнях крови.

Причины болезни Микулича
Этиологические факторы, приводящие к развитию болезни Микулича, до настоящего времени неизвестны. В качестве возможных причин рассматривается роль вирусной инфекции, аллергии, аутоиммунных и эндокринных расстройств, заболеваний крови. Системное поражение органов и систем организма вызывает нарушение нейровегетативной регуляции слюнных и слезных желез, изменение их секреторной функции. Аллергические или аутоиммунные реакции при болезни Микулича постепенно приводят к закупорке выводных протоков желез эозинофильными пробками и задержке секрета, сокращению миоэпителиальных и гладкомышечных клеток протоков, разрастанию лимфоидной и интерстициальной ткани, сдавливающей протоки и постепенной прогрессирующей гипертрофии слюнных и слезных желез.
Симптомы болезни Микулича
Для болезни Микулича характерно постепенное симметричное увеличение слюнных и слезных желез. В первую очередь развивается гипертрофия околоушных желез, что приводит к изменению овала лица, затем патологический процесс распространяется на другие слюнные, а также слезные железы. Кожные покровы при этом сохраняют обычную окраску, при прощупывании железы плотные, может отмечаться небольшая болезненность.
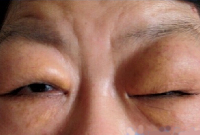
При увеличении поднижнечелюстных слюнных желез нередко затрудняется процесс приема пищи, а также разговорная речь. Слюноотделение вначале не нарушено, лишь на поздних стадиях болезни Микулича отмечается снижение секреторной функции слюнных желез с появлением сухости во рту, развитию вкусовых нарушений, затруднениям при глотании. Увеличенные слезные железы приводят к отеку и опущению верхних век, сужению глазных щелей. Зрение не нарушается.
Длительно сохраняющееся снижение слюноотделения или его полное прекращение при болезни Микулича зачастую осложняется присоединением язвенных стоматитов, глосситов, гингивитов, частым повреждением слизистой оболочки полости рта при приеме пищи, проблемам с эксплуатацией съемных протезов.
Изменений со стороны внутренних органов при болезни Микулича, как правило, не отмечается. Если же диагностируется синдром Микулича, то есть увеличение слюнных и слезных желез вследствие хронических лимфопролиферативных заболеваний (лимфом, лимфогранулематоза и т. д.), в клинической картине будут наблюдаться симптомы, характерные для основного заболевания.
Диагностика болезни Микулича
Диагностика болезни Микулича начинается с тщательного сбора анамнеза (обычно пациенты обращаются к врачу с жалобами на сухость во рту), клинического осмотра, во время которого обнаруживается симметричное увеличение слюнных и слезных желез, плотная консистенция гипертрофических участков, неровность контуров, бугристость, незначительная болезненность, опущение верхних век, сужение глазных щелей.
При синдроме Микулича может беспокоить зуд кожных покровов, увеличение регионарных лимфатических узлов (чаще подмышечных и паховых), преходящая лихорадка, общая слабость. В процессе диагностики пациент должен быть осмотрен специалистами различного профиля – врачом-стоматологом, гематологом, онкологом, аллергологом-иммунологом, эндокринологом, ревматологом.
При лабораторном исследовании крови может отмечаться картина, характерная для лимфопролиферативных заболеваний, общий анализ мочи обычно без патологических изменений. При сиалографии выявляются признаки сужения протоков слюнных желез, дистрофические изменения железистой ткани с появлением мелких и крупных полостей овальной формы в виде гроздьев винограда. Проведение компьютерной томографии помогает уточнить размеры и структуру слюнных желез, а также исключить наличие злокачественного новообразования. Биопсия с последующим гистологическим исследованием биоптата слюнных и слезных желез позволяет выявить наличие выраженной лимфоидной инфильтрации стромы, атрофические изменения паренхимы и внутрипротоковую пролиферацию.
Для диагностики болезни Микулича проводится иммунологическое и иммунохимическое исследование с последующим осмотром аллерголога-иммунолога, а также консультация офтальмолога с выполнением теста Ширмера и пробы с флюоресцеином. Необходимо проведение дифференциальной диагностики болезни Микулича с другими сиаладенозами, в том числе гормональными, нейрогенными, алиментарными, болезнью Шегрена, опухолями (лимфомами) слюнных и слезных желез, саркоидозом, амилоидозом, лимфогранулематозом и другими заболеваниями.
Лечение болезни Микулича
Этиотропное лечение болезни Микулича не разработано. Чаще всего применяется рентгенотерапия, обеспечивающая временное уменьшение размеров слюнных желез, купирование воспалительного процесса и восстановление секреторной функции желез с устранением сухости полости рта (ремиссия может продолжаться 3-6 месяцев). К нередко используемым лечебным мероприятиям при болезни Микулича можно отнести проведение новокаиновых блокад в области слюнных желез, а также использование галантамина в виде инъекций.
При наличии у пациентов с болезнью Микулича сопутствующих лимфопролиферативных процессов и системных заболеваний соединительной ткани прогноз становится неблагоприятным.
Болезнь Микулича
Болезнь Микулича — одно из редких заболеваний, имеющих хроническое течение. Синдром Микулича проявляется в виде симметричного увеличения всех слезных и слюнных желез. Среди возможных причин рассматривается вирусная инфекция и аутоиммунные процессы, приводящие к дистрофическим поражениям слезных и слюнных желез.
Часто болезнь Микулича диагностируется у больных с заболеванием крови. Диагностировать заболевание помогут изучение клинической картины, проведение лабораторного и инструментального исследования и сиалография (исследование крупных слюнных протоков).

Клетки Микулича — большие круглые гистиоциты, имеющие диаметр 100, а в редких случаях 200 u. Клетки Микулича состоят из бледной, сетчатой, слабо выраженной протоплазмы и эксцентрически расположенного ядра.
Саркоидный сиалоз приводит к реактивно-дистрофическому поражению слюнной и слезной желез. Со времени начинается гипертрофия. Развитие болезни Микулича начинается из-за вирусной инфекции, аллергической реакции, аутоиммунный процесс, заболевания крови и лимфатических узлов.
Диагностируют заболевание у представительниц женского пола в возрасте от 25 до 35 лет. Специалисты определили, что увеличиваются не самостоятельно, а при различных нарушениях эндокринной системы.
Причины болезни Микулича
Современная медицина не может точно определить этиологию саркоидного сиалоза. Мы рассмотрим только причины:
- Начальный этап развития злокачественного новообразования.
- Заболевания, при которых разрушаются органы и ткани организма, под воздействие собственного же иммунитета.
- Какие либо нарушения в кроветворной системе.
- Венерической инфекционное заболевание с хроническим течение (сифилис). Со временем сифилис поражает кожу, внутреннюю оболочку, внутренние органы, кости и нервную систему.
- Инфекционное заболевание легких.
- Возбудители эпидемического энцефалита, паротита или свинки.
Очень часто причиной болезни Микулича становятся именно эти заболевания.

Болезнь Микулича и его симптоматика
В основном заболевание диагностируется у пациентов в возрасте 25 -35 лет. Реже его диагностируют у пожилых людей, подростков или детей.
На начальном этапе развития болезнь Микулича симптомы имеет те же, что хронический паротит. Часто бывает так, эта болезнь становится причиной хронического паротита.
Симптомы болезни Микулича такие:
- Первым делом начинают припухать слезные железы. Через некоторое время они начинают болеть при надавливании. Бывают случаи, когда слезная железа настолько сильно увеличивается, что глазное яблоко опускается вниз и выпячивается. Сами железы плотные по консистенции.
- Кроме слезной железы, может увеличиваться и слюнная: подчелюстная, подъязычная и околоушная. Железы опухают с двух сторон. Бывают и случаи, когда опухает только одна сторона. Часто можно заметить, что увеличиваются узлы лимфатической системы.
- У больного пересыхает во рту, часто воспаляется слизистая оболочка глаза, зубы поражаются множественным кариесом. Также, заболеванию свойственно увеличение селезенки и печени. При лабораторных исследованиях специалист наблюдает резкое увеличение количества лейкоцитов в крови и существенное клеточное изменение в составе крови.
Из-за того, что при болезни Микулича увеличиваются лимфатические узлы, его путают с лимфаденозом.

Диагноз ставится по выраженным симптомам у пациента. Чтобы увидеть, насколько увеличена слюнная железа, уменьшена тень паренхимы, сужены выводные протоки, специалисты назначают сиалографию. Врачи исследуют периферическую кровь и пунктат костного мозга.
Лечение болезни Микулича
Главная задача терапии, это избавить пациента от симптомов, и в этом поможет рентгенотерапия, но она обладает временным эффектом. Со временем слюнная железа снова увеличивается и у пациента появится чувство сухости в ротовой полости.
Врачи делают новокаиновую наружную блокаду, инъекцию галантамина и другие. Лечение обладает эффектом, если после него слюнная железа уменьшается и сохраняет свои размеры на протяжении долгого времени, если отсутствует ксеростомия и обострение сиаладенита.
После терапии врачи ставят неблагоприятный прогноз, так как часто замечены процессы рецидива. Динамика наблюдений указывает на другие болезни крови и тяжелые патологии.
Болезнь Микулича: Болезнь Микулича
Болезнь Микулича – редкое хроническое заболевание, проявляющееся симметричным увеличением всех слюнных, а также слезных желез. Среди возможных этиологических факторов рассматривается роль вирусной инфекции, а также аутоиммунных процессов, приводящих к дистрофическому поражению слюнных и слезных желез. Чаще болезнь (синдром) Микулича встречается у пациентов с заболеваниями крови. Диагностика основана на изучении данных клинического осмотра, лабораторных и инструментальных исследований, в том числе сиалографии. Лечение симптоматическое: рентгенотерапия, новокаиновые блокады, галантамин.
-
- Причины болезни Микулича
-
- Симптомы болезни Микулича
-
- Диагностика болезни Микулича
-
- Лечение болезни Микулича
Болезнь Микулича
Болезнь Микулича (саркоидный сиалоз) – реактивно-дистрофическое поражение слюнных и слезных желез, приводящее к их гипертрофии. Основные факторы, способствующие развитию заболевания – вирусная инфекция, аллергические и аутоиммунные процессы, болезни крови и лимфатической системы. Болезнь Микулича встречается исключительно у взрослых, причем чаще всего у женщин. Заболевание впервые описал в 1892 году немецкий врач-хирург И.Микулич. В настоящее время считается, что наблюдаемое увеличение желез является не самостоятельной болезнью, а синдромом, встречающимся при различных заболеваниях эндокринной системы и болезнях крови.
Причины болезни Микулича
Этиологические факторы, приводящие к развитию болезни Микулича, до настоящего времени неизвестны. В качестве возможных причин рассматривается роль вирусной инфекции, аллергии, аутоиммунных и эндокринных расстройств, заболеваний крови. Системное поражение органов и систем организма вызывает нарушение нейровегетативной регуляции слюнных и слезных желез, изменение их секреторной функции. Аллергические или аутоиммунные реакции при болезни Микулича постепенно приводят к закупорке выводных протоков желез эозинофильными пробками и задержке секрета, сокращению миоэпителиальных и гладкомышечных клеток протоков, разрастанию лимфоидной и интерстициальной ткани, сдавливающей протоки и постепенной прогрессирующей гипертрофии слюнных и слезных желез.
Симптомы болезни Микулича
Для болезни Микулича характерно постепенное симметричное увеличение слюнных и слезных желез. В первую очередь развивается гипертрофия околоушных желез, что приводит к изменению овала лица, затем патологический процесс распространяется на другие слюнные, а также слезные железы. Кожные покровы при этом сохраняют обычную окраску, при прощупывании железы плотные, может отмечаться небольшая болезненность.
При увеличении поднижнечелюстных слюнных желез нередко затрудняется процесс приема пищи, а также разговорная речь. Слюноотделение вначале не нарушено, лишь на поздних стадиях болезни Микулича отмечается снижение секреторной функции слюнных желез с появлением сухости во рту, развитию вкусовых нарушений, затруднениям при глотании. Увеличенные слезные железы приводят к отеку и опущению верхних век, сужению глазных щелей. Зрение не нарушается.
Длительно сохраняющееся снижение слюноотделения или его полное прекращение при болезни Микулича зачастую осложняется присоединением язвенных стоматитов, глосситов, гингивитов, частым повреждением слизистой оболочки полости рта при приеме пищи, проблемам с эксплуатацией съемных протезов.
Изменений со стороны внутренних органов при болезни Микулича, как правило, не отмечается. Если же диагностируется синдром Микулича, то есть увеличение слюнных и слезных желез вследствие хронических лимфопролиферативных заболеваний (лимфом, лимфогранулематоза и т. д.), в клинической картине будут наблюдаться симптомы, характерные для основного заболевания.
Диагностика болезни Микулича
Диагностика болезни Микулича начинается с тщательного сбора анамнеза (обычно пациенты обращаются к врачу с жалобами на сухость во рту), клинического осмотра, во время которого обнаруживается симметричное увеличение слюнных и слезных желез, плотная консистенция гипертрофических участков, неровность контуров, бугристость, незначительная болезненность, опущение верхних век, сужение глазных щелей.
При синдроме Микулича может беспокоить зуд кожных покровов, увеличение регионарных лимфатических узлов (чаще подмышечных и паховых), преходящая лихорадка, общая слабость. В процессе диагностики пациент должен быть осмотрен специалистами различного профиля – врачом-стоматологом, гематологом, онкологом, аллергологом-иммунологом, эндокринологом, ревматологом.
При лабораторном исследовании крови может отмечаться картина, характерная для лимфопролиферативных заболеваний, общий анализ мочи обычно без патологических изменений. При сиалографии выявляются признаки сужения протоков слюнных желез, дистрофические изменения железистой ткани с появлением мелких и крупных полостей овальной формы в виде гроздьев винограда. Проведение компьютерной томографии помогает уточнить размеры и структуру слюнных желез, а также исключить наличие злокачественного новообразования. Биопсия с последующим гистологическим исследованием биоптата слюнных и слезных желез позволяет выявить наличие выраженной лимфоидной инфильтрации стромы, атрофические изменения паренхимы и внутрипротоковую пролиферацию.
Для диагностики болезни Микулича проводится иммунологическое и иммунохимическое исследование с последующим осмотром аллерголога-иммунолога, а также консультация офтальмолога с выполнением теста Ширмера и пробы с флюоресцеином. Необходимо проведение дифференциальной диагностики болезни Микулича с другими сиаладенозами, в том числе гормональными, нейрогенными, алиментарными, болезнью Шегрена, опухолями (лимфомами) слюнных и слезных желез, саркоидозом, амилоидозом, лимфогранулематозом и другими заболеваниями.
Лечение болезни Микулича
Этиотропное лечение болезни Микулича не разработано. Чаще всего применяется рентгенотерапия, обеспечивающая временное уменьшение размеров слюнных желез, купирование воспалительного процесса и восстановление секреторной функции желез с устранением сухости полости рта (ремиссия может продолжаться 3-6 месяцев). К нередко используемым лечебным мероприятиям при болезни Микулича можно отнести проведение новокаиновых блокад в области слюнных желез, а также использование галантамина в виде инъекций.
При наличии у пациентов с болезнью Микулича сопутствующих лимфопролиферативных процессов и системных заболеваний соединительной ткани прогноз становится неблагоприятным.
Болезнь Микулича (саркоидный сиалоз): симптомы, диагностика, лечение
Этиология заболевания
Точные факторы, запускающие процесс развития синдрома, не установлены. Специалисты говорят о следующих возможных причинах:
- начало развития онкологического заболевания;
- аутоиммунные патологии;
- эндокринные расстройства;
- заболевания крови;
- свинка;
- эпидемический энцефалит;
- туберкулез;
- аллергические реакции.
Диагностика синдрома Микулича
Для полного обследования организма на предмет наличия симптомов болезни Микулича доктор обязан назначить:
- сиалограмму – аппаратное определение увеличения слюнных желез, состояния протоков и др.;
- пункционную гистобиопсию;
- общий и клинический анализ крови;
- пункцию кост. мозга.
При данном заболевании поражение не трогает капсулу слюнной или слезной желез, поскольку железистые ткани не срастаются с кожей и слизистой. Именно этот факт позволяет отличить синдром Микулича от похожих воспалений слюнных желез и прочих недугов.
Для точной диагностики необходимы консультации стоматолога-гигиениста, терапевта, гематолога, а также окулиста, онколога, аллерголога, иммунолога.
Возможные осложнения
Генетическая аномалия является тяжелым недугом с неблагоприятным прогнозом. Течение осложняется рядом заболеваний, которые вызваны формой мутации WAS. Если процесс затронул размер продуцированного белка, последствия могут иметь летальный характер. Для пациентов с первичным иммунодефицитом факторами риска являются:
- Инфекционные поражения (сепсис, ангина, пневмония, гепатит).
- Развитие аутоиммунных патологий, полностью уничтожающих слабый иммунитет ребенка.
- Формирование лейкоза, лимфомы, злокачественных опухолей в младенческом возрасте.
- Сильная внутренняя или внешняя кровопотеря.
При синдроме Вискотта-Олдрича прогноз улучшается в случае трансплантации стволовых клеток костного мозга и при условии постоянного симптоматического лечения. Есть примеры, когда мужчины доживали до 40 лет без визуальных признаков заболевания, заводили семьи, оставляли потомство.
Риск генетического наследования на рисунке ниже:

Болезнь Микулича – основные симптомы
На начальном этапе проявления патологии схожи с симптоматикой хронического паротита. В целом, симптомы выглядят так:
- опухание слезных желез. Иногда они опухают настолько, что глазное яблоко смещается «уходит» в сторону или вниз. Нагноения нет, но железы становятся очень плотными. При пальпации человек ощущает боль и дискомфорт;
- увеличение в объеме слюнных желез: под языком, около ушей, а также под челюстью. Данный процесс охватывает обе стороны, т.е. железа напухает с обеих сторон;
- сухость во рту;
- пациента беспокоит зуд кожи;
- параллельно увеличиваются лимфатические узлы;
- сужаются глазные щели;
- развивается кариес;
- есть увеличение внутренних органов;
- человек ощущает слабость, теряет аппетит, нарушается сон;
- может повышаться температура, появляется ощущение, что опухоль как бы «горит»;
- есть затруднения при глотании;
- нарушаются вкусовые ощущения.
Это важно! Синдром Микулича могут путать с множественными заболеваниями, таким как синдром Шегрена, синдром Хеерфордта, вирусный паротит, околоушной отек и др. Только комплексная диагностика может подтвердить наличие синдрома или другой болезни со схожей симптоматикой.
Как проявляется болезнь Микулича?
Начинается оно с болезненного опухания слёзных желёз, из-за которых верхние веки увеличиваются в объёме и нависают над глазами, особенно с наружной стороны. Уплотнение слёзных желёз бывает таким значительным, что под их давлением глазные яблоки выдавливаются из орбит вперёд и книзу, затрудняя функцию зрения.

Узнайте, каким эффектом обладает бензидамин и в состав каких лекарственных средств входит это вещество.
Какие антисептические средства для полости рта считаются самыми эффективными и как их правильно применять, вы можете прочитать тут.
Одновременно с этим процессом развивается воспаление больших слюнных желёз. Сначала уплотняются подчелюстные и околоушные. Всё происходит очень медленно и незаметно. Подъязычные железы обычно присоединяются в последнюю очередь, приподнимая язык и затрудняя дикцию и приём пищи.
При болезни Микулича слюнные железы продолжают в обычном объёме вырабатывать слюну, но разросшаяся соединительная ткань мешает ей проходить по протокам. Это состояние называется интерстициальный сиалоаденит. Поэтому больной может ощущать во рту сухость (ксеростомию), дискомфорт.
Так же обстоит дело и с глазами, сухость конъюнктивы (ксерофтальмия) может дать ощущение песка в глазах. Но иногда увлажнение не нарушается.
Воспаляются лимфатические узелки, которые «гнездятся» в соединительной ткани желёз. Могут присоединиться к процессу и другие лимфоузлы, а также селезёнка и печень.
В крови обнаруживается повышенное содержание лимфо- и лейкоцитов, а вот специфических антител не выявляется. Характерен единичный кариес на зубах. Очень редко процесс протекает не симметрично, а только на одной стороне головы и шеи. Лицо больного человека теряет привычные очертания. Увеличенные верхние веки оставляют для глаз узкую треугольную щель ближе к носу. Веки можно приподнять только пальцами (гоголевский Вий, наверное, страдал болезнью Микулича). Слюнные большие железы при разрастании делают конфигурацию лица лунообразной. При запрокидывании головы на шее выделяются выпирающие подчелюстные железы.
Дифференциальная диагностика
В процесс никогда не вовлекается оболочка железы, сохраняя её подвижность при ощупывании. Этим болезнь Микулича отличается от воспалительных заболеваний.
Дифференцируют ее со СПИДом, саркоидозом, лимфомой и болезнью Шегрена (Съёгрена). Для подтверждения диагноза требуется гистологический анализ тканей.

Узнайте, почему может появляться боль на кончике языка.
Что делать, если зуб мудрости при беременности растет болезненно, читайте здесь.
Симптомом какого заболевания может быть белый прыщик на губе, вы прочтете тут: //stopparodontoz.ru/belyie-pryishhiki-na-gubah/.
Диагностические мероприятия
Обнаружение синдрома проводится путем лабораторных исследований и сбора анамнеза. Инструментальная диагностика используется по мере необходимости. Для выявления внутричерепного кровотечения применяется МРТ (магнитно-резонансная томография) с контрастным усилителем. Начинается определение патологии с анализа жалоб:
- характер дефекации (жидкий стул с кровью);
- высыпание на эпидермисе непонятного генеза;
- длительность и объем кровотечений;
- частота инфекционного заражения;
- случаи патологии в семье (проведение генетического теста у родственников по женской линии).
При визуальном осмотре уделяется внимание наличию петехий, гематом, экземы, очагов бактериальной инфекции. Для СВО характерно проявление гепатоспленомегалии, лимфаденопатии.
Основным направлением в диагностике аномалии является лабораторный анализ крови, включающий оценку:
- концентрации и размера тромбоцитов;
- уровня иммуноглобулинов, указывающих на функциональное качество иммунитета;
- видоизменение или полное отсутствие белка WASp;
- тест на мутацию в X хромосоме.
Если есть прецеденты генетического заболевания среди мальчиков рода со стороны отца или матери, рекомендуется перинатальная диагностика плода.
В качестве дополнительных мероприятий возможно назначение:
- исследование кала на гемоколит;
- общий анализ урины для исключения воспаления почек и мочеполовой системы;
- при подозрении на онкологию проводится забор костномозгового ликвора, биопсия увеличенных лимфатических узлов;
- пораженная центральная нервная система тестируется при помощи люмбальной пункции.
Синдром сопровождается частыми инфекциями глаз, поэтому для полной диагностической картины необходима консультация офтальмолога.
Причины болезни
Учёные всё ещё не выяснили точные причины, лежащие в основе болезни Микулича. Выдвигаются только гипотетические основания, например:
· первая стадия развития злокачественной опухоли;
· нарушения работы кроветворной системы;
· свинка (эпидемичекий паротит);

Повсеместное поражение органов и систем организма нарушает нейровегетативную регуляцию слёзных и слюнных желез, изменяет их секреторную функцию. Аутоиммунные или аллергические реакции способствуют закупориванию выводящих протоков желез эозинофильными пробками, задерживают секрет, сокращают протоки гладкомышечных и миоэпителиальных клеток. В результате интерстициальная и лимфоидная ткани разрастаются, сдавливают протоки и приводят к всё увеличивающейся гипертрофии слюнных и слёзных желез. Давайте рассмотрим симптомы болезни Микулича.
Характер клинической картины
Первый и главный симптом болезни, названной в честь Микулича – опухание парных слезных желез, расположенных в лобной кости. Со временем при их прощупывании у больного появляется ощущение боли, иногда возникает опущение век и их отек, глазные щели сильно сужаются. При пальпации чувствуется уплотнение желез, нагноения нет.
Слюнные железы увеличиваются в размерах также. Чаще они опухают с двух сторон, но бывает, что только с одной. Такое опухание приводит к изменению овала лица.
Поскольку слюноотделение снижается, пациент говорит о сухости во рту и зудящих конъюктивах. В результате пониженной секреции слюны может развиться кариес зубов. Стандартно при синдроме Микулича увеличивается в размерах печень с селезенкой, в крови увеличивается количество лейкоцитов и лимфоцитов.

Лечение
Синдром Вискотта-Олдрича является неизлечимой наследственной аномалией. Не существует специальных методик для устранения генетической мутации. Терапия носит симптоматический характер, призвана улучшить состояние пациента и не допустить развития тяжелых осложнений.
Консервативная терапия
При легкой форме тромбоцитопении, если нет угрозы жизни от значительной кровопотери, пациенту показано медикаментозное лечение:
- Для стимуляции гемопоэза назначаются агонисты тромбопоэтиновых рецепторов: «Элтромбопаг», «Ромиплостим», «Энплейт».
- Вводится инъекция антител (иммуноглобулинов): «Антигеп» (внутримышечно), «Интраглобин» (внутривенно), «Иммуноглобулин» (инфузия).
- Проводится системное купирование экземы цитостатиками фолиевой кислотой, алкилсульфонатами. Антибиотиками «Брунеомицином», «Инрациклином». Препаратами местного применения «Пантенол», «Левовинизоль». Для устранения зуда – «Супрастин», «Зиртек».
- При анемии показаны средства с содержанием железа: «Гемофер», «Феррум лек».
- Против бактерий, вирусов и грибков назначаются «Кетоконазол». «Ацикловир», «Цефалоспорин».
Если синдром протекает в тяжелой форме и консервативная терапия не дает положительных результатов, применяется оперативное вмешательство.
Хирургическое лечение
Хорошие результаты по продолжительности жизни с CWO дает трансплантация костного мозга. Пациенту помещают стволовые клетки, предварительно прошедшие тест на совместимость. В случае удачной пересадки биологический материал донора начинает полноценно продуцировать тромбоциты.
Удаление селезенки (спленэктомия) помогает избавиться от кровотечений, но не купирует геморрагический синдром полностью. Инновацией в лечении патологии является генотерапия, метод предусматривает извлечение мутированного гена из цепочки и замена его здоровым. Манипуляции с геномом человека вызывают много споров в научных кругах. Невозможно предсказать, как вторжение в ДНК отразится на потомстве мужчины с синдромом Вискотта-Олдрича.
Лечение болезни Микулича
Болезнь Микулича или саркоидный сиалоз – проблема, при которой происходит постепенное увеличение слезных и слюнных желез. Она всегда сопровождается нарушением работы лимфасистемы. Патология, помимо физиологического воздействия, портит эстетику лица. Она до конца не изучена, а потому все методы лечения сводятся к временному прекращению прогрессирования недуга.
Особенности болезни Микулича
Впервые патологию описал более 125 лет тому назад хирург Иоганн Микулич. Сегодня проблема считается не самостоятельным заболеванием, а синдромом при различных недугах кроветворной и эндокринной систем. Чаще всего она развивается у людей в возрасте от двадцати до тридцати лет – как мужчин, так и женщин. Реже синдром диагностируется у детей и пожилых людей.
Причины болезни Микулича
- аутоиммунный спектр;
- туберкулез;
- аллергия;
- проблемы кроветворной системы;
- онкология;
- свинка;
- энцефалит;
- сифилис и др.
Болезнь Микулича – основные симптомы
На начальном этапе проявления патологии схожи с симптоматикой хронического паротита. В целом, симптомы выглядят так:
- опухание слезных желез. Иногда они опухают настолько, что глазное яблоко смещается «уходит» в сторону или вниз. Нагноения нет, но железы становятся очень плотными. При пальпации человек ощущает боль и дискомфорт;
- увеличение в объеме слюнных желез: под языком, около ушей, а также под челюстью. Данный процесс охватывает обе стороны, т.е. железа напухает с обеих сторон;
- сухость во рту;
- пациента беспокоит зуд кожи;
- параллельно увеличиваются лимфатические узлы;
- сужаются глазные щели;
- развивается кариес;
- есть увеличение внутренних органов;
- человек ощущает слабость, теряет аппетит, нарушается сон;
- может повышаться температура, появляется ощущение, что опухоль как бы «горит»;
- есть затруднения при глотании;
- нарушаются вкусовые ощущения.
Это важно! Синдром Микулича могут путать с множественными заболеваниями, таким как синдром Шегрена, синдром Хеерфордта, вирусный паротит, околоушной отек и др. Только комплексная диагностика может подтвердить наличие синдрома или другой болезни со схожей симптоматикой.
Диагностика синдрома Микулича
Для полного обследования организма на предмет наличия симптомов болезни Микулича доктор обязан назначить:
- сиалограмму – аппаратное определение увеличения слюнных желез, состояния протоков и др.;
- пункционную гистобиопсию;
- общий и клинический анализ крови;
- пункцию кост. мозга.
При данном заболевании поражение не трогает капсулу слюнной или слезной желез, поскольку железистые ткани не срастаются с кожей и слизистой. Именно этот факт позволяет отличить синдром Микулича от похожих воспалений слюнных желез и прочих недугов.
Для точной диагностики необходимы консультации стоматолога-гигиениста, терапевта, гематолога, а также окулиста, онколога, аллерголога, иммунолога.
Лечение болезни Микулича
К сожалению, полностью вылечить синдром на сегодняшний день не представляется возможным. Но есть возможность приостановить процесс, уменьшить проявление симптомов и улучшить общее состояние здоровья пациента:
- рентгенотерапия – чтобы уменьшить объем желез, убрать воспаление, устранить сухость во рту. После облучения лучами ремиссия может продолжаться от 3 до 6 месяцев;
- инъекции препаратами мышьяка – начинать следует с дозировки 0,2 мл, постепенно доводя дозу до 1 мл. К окончанию курса доза постепенно уменьшается. В среднем, курс инъекций мышьяка длится около 30 дней при условии 1 инъекции в сутки;
- прием таблеток мышьяка;
- прием раствора калия арсената по одной – три капли. Курс приема этого препарата длится примерно 21 – 30 дней;
- новокаиновая блокада слюн. желез;
- инъекции галантамина;
- антибиотикотерапия;
- гемотрансфузия – переливание крови;
- витаминотерапия.
К сожалению, если у больного синдромом Микулича есть параллельные лимфопролиферативные процессы и системные нарушения тканей, прогноз в таком случае – крайне неблагоприятный.
При соблюдении всех рекомендаций доктора и ответственном подходе к лечению проявление болезни становится менее ярким. Опухоль может практически сойти на нет. Но пациенты с таким диагнозом не застрахованы от ухудшения состояния, особенно, если организм подвергается воспалительному процессу, ротовая полость не получает должного ухода.
Источники:
http://dentazone.ru/rot/slyunnye-zhelezy/bolezn-mikulicha.html
http://www.krasotaimedicina.ru/diseases/immune/Mikulicz
http://stomastoma.ru/bolezni/bolezn-mikulicha/
http://mukpomup.ru/%D0%B1%D0%BE%D0%BB%D0%B5%D0%B7%D0%BD%D1%8C-%D0%BC%D0%B8%D0%BA%D1%83%D0%BB%D0%B8%D1%87%D0%B0/
http://probol.info/stomatologiya/sindrom-mikulicha-simptomy-diagnostika-lechenie-opasnye-proyavleniya-sindroma-viskotta-oldricha.html
http://zuub.ru/lechenie-bolezni-mikulicha.html
http://dentazone.ru/rot/slyunnye-zhelezy/fermenty-slyuny.html



